O Zika vírus entrou no radar do Brasil e do mundo com força a partir de 2015, quando uma onda de casos no Nordeste trouxe à tona uma relação inédita entre a infecção em gestantes e malformações fetais, principalmente a microcefalia.
Passados quase dez anos, o tema continua relevante: o mosquito transmissor (o mesmo da dengue) segue amplamente presente, surtos ainda podem ocorrer e a prevenção depende de atitudes individuais e políticas públicas.
Neste artigo, você encontra um panorama claro e atual sobre o Zika: o que é, como se pega, quais são os sintomas, quem corre mais risco, como diagnosticar e prevenir.
O que é o Zika vírus?
O Zika é um arbovírus do gênero Flavivirus (da mesma “família” da dengue e da febre amarela). Ele é endêmico em regiões tropicais e subtropicais e, no Brasil, ganhou relevância sanitária por estar associado a complicações neurológicas, especialmente quando a infecção ocorre na gestação.
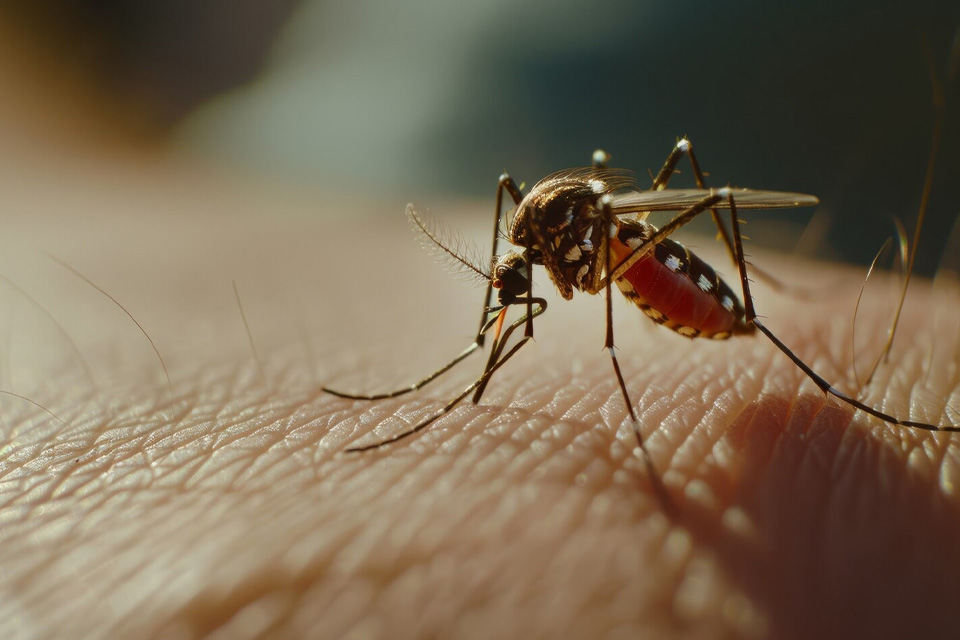
A Organização Mundial da Saúde (OMS) classifica o Zika como uma doença transmitida principalmente por mosquitos do gênero Aedes, com destaque para o Aedes aegypti.
Transmissão: vai muito além do mosquito
A principal via de transmissão é a picada do Aedes aegypti, o mesmo vetor da dengue, chikungunya e febre amarela urbana.
Esses mosquitos têm hábitos diurnos, com picos ao amanhecer e ao fim da tarde, e se reproduzem em água parada, mesmo em pequenos recipientes.
No entanto, não é a única forma de contágio: já está bem documentada a transmissão sexual de Zika, com detecção do vírus em sêmen e secreções vaginais, o que exige cuidados adicionais após viagens ou possível exposição.
Também há relatos de transmissão perinatal e por transfusão sanguínea, embora sejam raras.
Sintomas: geralmente leves, mas atenção aos sinais
Na maioria das pessoas, a infecção por Zika é assintomática ou apresenta sintomas brandos e autolimitados que duram de alguns dias a uma semana.
Os sinais mais comuns incluem: manchas vermelhas na pele (exantema), febre baixa, dor nas articulações e dor de cabeça; muitos pacientes também relatam conjuntivite e coceira.
Por serem parecidos com dengue e chikungunya, o diagnóstico clínico pode ser confuso sem exames complementares, especialmente em áreas com cocirculação desses vírus.
Complicações: microcefalia, síndrome congênita e Guillain-Barré
O grande divisor de águas na história do Zika foi a confirmação científica de que a infecção durante a gestação pode causar microcefalia e outras graves alterações neurológicas no feto, configurando o espectro conhecido como síndrome congênita do Zika.
Revisões sistemáticas e publicações em periódicos de alto impacto, como o New England Journal of Medicine, fundamentaram o nexo causal em 2016, levando a OMS a declarar, naquele ano, uma Emergência de Saúde Pública de Importância Internacional (PHEIC). Além das malformações fetais, em adultos o Zika se associa a complicações neurológicas como Síndrome de Guillain-Barré.
No Brasil, o Ministério da Saúde confirmou oficialmente, em 28 de novembro de 2015, a relação entre Zika e o surto de microcefalia a partir da detecção de vírus em amostras de um bebê com malformações.
Dias depois, os boletins epidemiológicos registravam milhares de notificações de microcefalia em diversos estados, consolidando a resposta de vigilância e o desenvolvimento de protocolos específicos.
Diagnóstico: quando e como testar
O diagnóstico laboratorial pode ser feito por RT-PCR (que detecta material genético do vírus) nas fases iniciais da doença, quando a carga viral está mais alta, ou por sorologia (detecção de anticorpos), levando em conta possíveis reatividades cruzadas com outros flavivírus.
Em gestantes com suspeita de infecção, a avaliação deve ser priorizada e acompanhada de ultrassonografias seriadas para acompanhamento fetal, conforme protocolos de pré-natal de risco.
A decisão sobre quais exames fazer varia com o tempo de início dos sintomas e com a disponibilidade local.
Tratamento: suporte e alívio dos sintomas
Não existe, até o momento, antiviral específico aprovado para Zika.
O manejo clínico é suporte: hidratação, repouso e analgésicos/antitérmicos (evitando-se anti-inflamatórios não esteroidais até que se descarte dengue grave).
Em casos neurológicos, o cuidado é individualizado e pode envolver internação e reabilitação.
O foco principal de saúde pública permanece na prevenção da infecção, especialmente em gestantes e pessoas com possibilidade de engravidar.
Prevenção: controle do vetor e proteção pessoal
Como o Aedes aegypti se reproduz em ambientes domésticos, a prevenção começa em casa: eliminar criadouros (água parada em caixas d’água descobertas, pneus, vasos, calhas, garrafas), telas em portas e janelas, e uso de repelentes aprovados pela autoridade sanitária.
Em áreas de risco, recomenda-se roupas de manga longa e mosquiteiros, inclusive em ambientes com ar-condicionado.
Pela via sexual, camisinha é uma barreira importante, especialmente após possível exposição ou viagem a áreas com transmissão.
Não há vacina aprovada para uso populacional contra Zika; por isso, a combinação de controle do vetor + proteção individual segue sendo a melhor estratégia.
Gestantes: atenção redobrada
Para quem está grávida (ou planejando engravidar), a recomendação é reforçar medidas de proteção e discutir com o pré-natal a necessidade de acompanhamento ultrassonográfico se houver suspeita de exposição.
Em cenários de viagem, avalie o risco do destino e, se inevitável, aumente o cuidado com repelentes e barreiras físicas.
A infecção no primeiro trimestre tem associação maior com desfechos adversos, embora o risco exista ao longo de toda a gestação.
Situação epidemiológica: o que sabemos hoje
Após o pico de 2015–2016, os casos de Zika diminuíram de forma acentuada, mas a doença permanece endêmica nas Américas e surtos esporádicos seguem sendo documentados.
A OPAS/OMS e o CDC atualizam periodicamente mapas e painéis com países/territórios com transmissão passada ou atual, úteis para viajantes e profissionais de saúde.
Em 2024 e 2025, análises regionais apontam atividade contínua com variações por país e, em paralelo, o avanço do Aedes tem sido impulsionado por fatores climáticos, urbanização desordenada e acúmulo de água parada.
Esse contexto é importante porque o mesmo vetor carrega outras arboviroses (como a dengue), que tiveram recordes históricos na região recentemente.
Embora Zika e dengue sejam diferentes, o controle do mosquito reduz o risco de ambas, reforçando a importância de ações comunitárias e políticas de saneamento e gestão de resíduos.
Mitos e verdades sobre o Zika vírus
- “Zika é igual à dengue.” Não. Embora compartilhem o vetor e alguns sintomas, são vírus diferentes e têm riscos específicos, como a síndrome congênita do Zika.
- “Só pego Zika se o mosquito me picar.” Errado. Há transmissão sexual documentada; o uso de preservativos reduz o risco.
- “Existe vacina.” Ainda não há vacina aprovada para uso amplo; a prevenção é ambiental e comportamental.
O que fazer se você suspeitar de Zika
Se você apresentar exantema, febre baixa, dor articular e conjuntivite, procure atendimento médico, especialmente se for gestante. Informe histórico de viagem e exposição a mosquitos.
Evite automedicação com anti-inflamatórios até descartar dengue.
Use repelente, proteja-se das picadas e, em caso de vida sexual ativa com possibilidade de gestação, considere preservativos para reduzir o risco de transmissão.
Referências essenciais
OMS — visão geral e transmissão por Aedes aegypti.
Organização Mundial da Saúde
CDC — sintomas, prevenção, transmissão sexual e ausência de vacina.
New England Journal of Medicine — evidências de causalidade microcefalia–Zika.
Ministério da Saúde (Brasil) — confirmação oficial da relação Zika–microcefalia em 2015.
Serviços e Informações do Brasil
OPAS/OMS — situação endêmica nas Américas e atualizações epidemiológicas.