A cirurgia de catarata é um dos procedimentos oftalmológicos mais realizados no mundo e apresenta altas taxas de sucesso. No entanto, muitos pacientes ainda têm dúvidas sobre a necessidade de usar óculos após o procedimento. Afinal, é possível diminuir a dependência dos óculos depois da cirurgia de catarata? A resposta é sim, e diversas tecnologias modernas permitem alcançar esse objetivo com excelentes resultados. Neste artigo, você vai entender por que alguns pacientes ainda precisam de óculos após a cirurgia, quais fatores influenciam a independência visual e quais opções existem para reduzir ao máximo essa dependência. O que é a cirurgia de catarata? A catarata ocorre quando o cristalino — a lente natural do olho — se torna opaco, causando visão embaçada, sensibilidade à luz e dificuldade para enxergar com nitidez. A cirurgia consiste na remoção do cristalino opaco e na implantação de uma lente intraocular artificial. Esse procedimento restaura a transparência do sistema óptico do olho e melhora significativamente a qualidade da visão. Atualmente, a cirurgia é rápida, segura e geralmente realizada com anestesia local e sedação. A recuperação costuma ser tranquila, e muitos pacientes percebem melhora visual já nos primeiros dias. Por que algumas pessoas ainda precisam de óculos após a cirurgia? Apesar de a cirurgia substituir o cristalino por uma lente artificial, isso não significa automaticamente independência total dos óculos. Isso acontece porque as lentes intraoculares tradicionais, chamadas de lentes monofocais, são projetadas para focar apenas em uma distância específica, geralmente para visão de longe. Com isso, o paciente pode enxergar bem para dirigir ou assistir televisão, mas ainda precisar de óculos para atividades de perto, como: • leitura • uso do celular • trabalho no computador • costura ou atividades detalhadas Por esse motivo, muitos pacientes buscam alternativas que permitam maior independência visual. Tecnologias que ajudam a reduzir a dependência dos óculos Nos últimos anos, avanços tecnológicos na oftalmologia permitiram o desenvolvimento de diferentes tipos de lentes intraoculares capazes de reduzir significativamente a necessidade de óculos após a cirurgia de catarata. Lentes intraoculares multifocais As lentes multifocais são uma das principais opções para quem deseja diminuir a dependência de óculos. Essas lentes possuem múltiplos pontos de foco, permitindo que o paciente enxergue bem em diferentes distâncias, incluindo: • longe • intermediário • perto Isso possibilita maior autonomia para atividades do dia a dia, como ler, usar o celular ou trabalhar no computador. No entanto, nem todos os pacientes são candidatos ideais para esse tipo de lente, sendo necessária avaliação individual com um oftalmologista. Lentes intraoculares trifocais As lentes trifocais representam uma evolução das multifocais. Elas são projetadas para oferecer visão mais equilibrada em três distâncias: • visão de longe • visão intermediária (computador) • visão de perto Essa tecnologia tem sido amplamente utilizada por pacientes que desejam alto grau de independência visual. Lentes tóricas para astigmatismo Muitos pacientes com catarata também possuem astigmatismo, um erro refrativo que causa visão distorcida ou borrada. Nesse caso, as lentes tóricas podem ser utilizadas durante a cirurgia para corrigir o astigmatismo ao mesmo tempo em que a catarata é tratada. Isso ajuda a melhorar a qualidade visual e reduzir a necessidade de óculos posteriormente. Cirurgia refrativa complementar Em alguns casos, pequenos graus residuais de miopia, hipermetropia ou astigmatismo podem permanecer após a cirurgia de catarata. Quando isso acontece, é possível realizar uma cirurgia refrativa complementar com laser para refinar o resultado visual e reduzir ainda mais a dependência dos óculos. Avaliação personalizada é fundamental Um dos pontos mais importantes para diminuir a dependência dos óculos após a cirurgia de catarata é a avaliação personalizada do paciente. Durante a consulta pré-operatória, o oftalmologista analisa diversos fatores, como: • formato da córnea • presença de astigmatismo • saúde da retina • estilo de vida do paciente • necessidades visuais no trabalho e no dia a dia Com base nessas informações, o médico pode indicar a lente intraocular mais adequada para cada caso. Essa etapa é essencial para alinhar expectativas e alcançar os melhores resultados possíveis Expectativas realistas após a cirurgia Embora as tecnologias atuais permitam reduzir significativamente a dependência de óculos, é importante manter expectativas realistas. Alguns pacientes podem alcançar independência quase total, enquanto outros ainda podem precisar de óculos em situações específicas, como: • leitura prolongada em ambientes com pouca luz • atividades muito detalhadas • uso prolongado de telas Cada organismo responde de maneira diferente, e fatores como idade, saúde ocular e características individuais influenciam no resultado final. Cuidados após a cirurgia de catarata Além da escolha da lente adequada, seguir corretamente as orientações médicas após a cirurgia também contribui para um bom resultado visual. Entre os cuidados mais importantes estão: • uso correto dos colírios prescritos • evitar coçar os olhos • proteger os olhos contra poeira e água contaminada • comparecer às consultas de acompanhamento Esses cuidados ajudam a prevenir complicações e garantem uma recuperação adequada. Quando conversar com o oftalmologista sobre independência dos óculos? Se o seu objetivo é reduzir ao máximo o uso de óculos após a cirurgia de catarata, é fundamental conversar sobre isso antes da cirurgia. A escolha da lente intraocular ocorre durante o planejamento do procedimento, e essa decisão influencia diretamente o resultado visual. Por isso, informar ao médico suas expectativas, hábitos e necessidades visuais é essencial para definir a melhor estratégia de tratamento. Conclusão A cirurgia de catarata evoluiu muito nas últimas décadas e hoje oferece diversas opções para quem deseja diminuir a dependência dos óculos. Tecnologias como lentes multifocais, trifocais e tóricas permitem corrigir diferentes problemas visuais e proporcionar maior autonomia no dia a dia. No entanto, cada paciente possui características únicas, e a escolha da melhor abordagem deve ser feita de forma personalizada, após avaliação detalhada com um oftalmologista. Se você está considerando realizar a cirurgia de catarata e deseja reduzir o uso de óculos, conversar com um especialista é o primeiro passo para entender quais opções são mais adequadas para o seu caso. Dr. Daniel Kamlot (CRM: 137622-SP, RQE: 37044)
Celular e computador estão prejudicando sua visão?
Vivemos em uma era digital. Celulares, computadores, tablets e televisores fazem parte da rotina de trabalho, estudo e lazer de milhões de pessoas. No entanto, junto com todos os benefícios da tecnologia, surgiu também uma preocupação crescente entre especialistas: o impacto do uso prolongado de telas na saúde ocular. Cada vez mais pacientes procuram clínicas de oftalmologia relatando sintomas como visão embaçada, ardência nos olhos, dor de cabeça e dificuldade para focar após longas horas em frente ao computador ou celular. Mas afinal, celular e computador realmente prejudicam a visão? Ou isso é apenas um mito? Neste artigo, vamos explicar o que dizem os especialistas sobre o assunto, quais são os principais sintomas associados ao uso excessivo de telas e o que você pode fazer para proteger sua saúde ocular no dia a dia. O que acontece com os olhos quando usamos telas por muito tempo? Quando utilizamos dispositivos digitais por períodos prolongados, nossos olhos precisam trabalhar mais para manter o foco e acompanhar as imagens na tela. Diferente da leitura em papel, as telas digitais possuem características que exigem maior esforço visual, como: • brilho intenso • contraste variável • reflexos na tela • necessidade constante de foco Além disso, quando estamos concentrados em uma tela, tendemos a piscar muito menos. Em condições normais, piscamos cerca de 15 a 20 vezes por minuto. Durante o uso de telas, esse número pode cair para menos da metade. Essa redução na frequência de piscadas diminui a lubrificação natural dos olhos, provocando desconforto e sintomas oculares. Esse conjunto de sintomas é conhecido como Síndrome da Visão Digital, também chamada de fadiga ocular digital. O que é a Síndrome da Visão Digital? A Síndrome da Visão Digital é um conjunto de sintomas relacionados ao uso prolongado de dispositivos eletrônicos. Ela se tornou extremamente comum nas últimas décadas, principalmente com o aumento do trabalho remoto e do uso constante de smartphones. Entre os sintomas mais frequentes estão: • olhos secos • ardência ou sensação de areia nos olhos • visão embaçada • dificuldade para focar • dor de cabeça • sensibilidade à luz • cansaço ocular Esses sintomas costumam aparecer após várias horas de uso contínuo de telas e geralmente melhoram após descanso visual. Embora raramente causem danos permanentes, esses sinais indicam que os olhos estão sendo submetidos a sobrecarga visual. O uso de telas pode causar perda de visão? Uma dúvida muito comum é se o uso excessivo de celulares e computadores pode causar cegueira ou danos permanentes aos olhos. Até o momento, não há evidências científicas de que telas digitais causem perda de visão permanente. No entanto, o uso excessivo pode provocar: • fadiga ocular intensa • piora da visão temporária • desconforto ocular frequente • agravamento de olho seco Além disso, em crianças e adolescentes, o tempo excessivo em telas tem sido associado ao aumento da incidência de miopia, principalmente quando combinado com pouco tempo de atividades ao ar livre. Ou seja, embora o uso de telas não cause cegueira diretamente, ele pode contribuir para problemas visuais e desconforto ocular. Por que o celular pode cansar mais os olhos? Os smartphones apresentam algumas características que aumentam o esforço visual: Tela pequena Quanto menor a tela, maior é o esforço necessário para focar nos textos e imagens. Distância reduzida Muitas pessoas utilizam o celular a uma distância muito curta do rosto, o que aumenta o esforço do sistema de foco dos olhos. Uso prolongado É comum passar horas seguidas olhando para o celular sem perceber. Iluminação inadequada O uso do celular no escuro pode aumentar o contraste e provocar maior esforço visual. Esses fatores combinados tornam o celular um dos principais responsáveis pela fadiga ocular na vida moderna. Crianças e telas: um cuidado ainda maior O uso de dispositivos digitais por crianças tem sido motivo de preocupação crescente entre oftalmologistas. Estudos recentes mostram que o excesso de tempo em telas pode estar relacionado ao aumento da miopia infantil. Isso ocorre porque: • as crianças passam mais tempo focando objetos próximos • reduzem o tempo de atividades ao ar livre • estimulam menos a visão de longa distância Especialistas recomendam limitar o tempo de tela em crianças e incentivar atividades externas, que ajudam no desenvolvimento saudável da visão. Sinais de que suas telas estão prejudicando seus olhos Se você utiliza computador ou celular por muitas horas ao dia, é importante observar alguns sinais que podem indicar sobrecarga visual. Entre os principais sintomas estão: • visão embaçada ao final do dia • olhos vermelhos ou irritados • sensação de areia nos olhos • dor de cabeça após uso prolongado de telas • dificuldade para focar objetos distantes após olhar o celular • sensibilidade à luz Se esses sintomas são frequentes, pode ser um sinal de que seus olhos precisam de descanso ou avaliação oftalmológica. Como proteger sua visão no dia a dia A boa notícia é que existem medidas simples que ajudam a reduzir o impacto das telas na saúde ocular. 1. Faça pausas regulares Uma das recomendações mais conhecidas é a regra 20-20-20. A cada 20 minutos olhando para a tela, olhe para um objeto a cerca de 6 metros de distância por pelo menos 20 segundos. Isso ajuda a relaxar o sistema de foco dos olhos. 2. Pisque com mais frequência Parece simples, mas muitas pessoas esquecem de piscar enquanto usam telas. Piscadas frequentes ajudam a manter os olhos lubrificados. 3. Ajuste o brilho da tela Evite usar telas muito brilhantes ou muito escuras. O ideal é que o brilho da tela esteja semelhante ao ambiente 4. Mantenha distância adequada O computador deve ficar aproximadamente a 50 a 70 centímetros dos olhos. Já o celular deve ser utilizado a cerca de 30 a 40 centímetros de distância 5. Use iluminação adequada Evite usar telas em ambientes totalmente escuros. A iluminação do ambiente ajuda a reduzir o contraste e o esforço visual. 6. Considere filtros de luz azul Alguns dispositivos possuem filtros de luz azul que podem ajudar a reduzir o desconforto
Doença grave ocular
Glaucoma e Outras Doenças Oculares Graves: Principais Causas de Cegueira no Mundo O glaucoma é reconhecido pela comunidade médica como uma das doenças oculares mais graves da oftalmologia moderna, sendo hoje a principal causa de cegueira irreversível no mundo. Trata-se de uma doença silenciosa, progressiva e traiçoeira, que compromete o nervo óptico geralmente em decorrência do aumento da pressão intraocular, muitas vezes sem qualquer sintoma nas fases iniciais. Quando o paciente percebe a perda visual, o dano já está instalado e não pode ser revertido. Por isso, o diagnóstico precoce é decisivo para preservar a visão. Além do glaucoma, outras doenças oculares também figuram entre as maiores causas de deficiência visual e cegueira, especialmente em adultos e idosos. Principais Doenças Oculares Graves Glaucoma Conhecido como o “ladrão silencioso da visão”, o glaucoma provoca lesões progressivas e irreversíveis no nervo óptico. Na maioria dos casos, o paciente não sente dor nem percebe alterações visuais no início da doença. O controle rigoroso da pressão intraocular, por meio de colírios, laser ou cirurgia, é fundamental para evitar a progressão do glaucoma e a perda definitiva da visão. Sem acompanhamento oftalmológico regular, o risco de cegueira é elevado. Degeneração Macular Relacionada à Idade (DMRI) A DMRI é a principal causa de perda de visão central em pessoas acima dos 60 anos. Ela afeta diretamente a mácula, região responsável pela visão de detalhes, leitura e reconhecimento facial. Embora não tenha cura, existem tratamentos que ajudam a retardar a progressão da doença, principalmente quando diagnosticada precocemente. Catarata A catarata é caracterizada pela opacificação do cristalino, levando à visão embaçada, sensibilidade à luz e dificuldade para enxergar cores e detalhes. Apesar de ser a principal causa de cegueira reversível no mundo, o tratamento é altamente eficaz por meio da cirurgia de catarata, procedimento seguro e amplamente realizado na oftalmologia moderna. Conclusão As doenças oculares graves, em especial o glaucoma, representam um dos maiores desafios da oftalmologia atual por seu alto potencial de causar perda visual irreversível. O grande perigo está no fato de muitas dessas condições evoluírem de forma silenciosa, sem dor e sem sintomas perceptíveis nas fases iniciais. Na prática clínica, é comum atender pacientes que descobrem o glaucoma apenas quando parte significativa da visão já foi comprometida. Por isso, reforço com convicção, diagnóstico precoce salva visão. Não se trata de alarme, trata-se de realidade médica. A realização de exames oftalmológicos regulares, especialmente após os 40 anos ou em pessoas com fatores de risco como histórico familiar, diabetes ou hipertensão, é a estratégia mais eficaz para prevenir a cegueira. Quando identificadas a tempo, doenças como glaucoma, DMRI, catarata e retinopatia diabética podem ser controladas, tratadas e, em alguns casos, revertidas. Visão não se recupera, se preserva. Cuidar da saúde ocular hoje é garantir autonomia, qualidade de vida e independência no futuro. A prevenção continua sendo, sem dúvida, o melhor tratamento. Dr. Daniel Kamlot (CRM: 137622-SP, RQE: 37044) https://youtu.be/NV6he0BLpNI
Retina x Doença cardiovascular
Pesquisadores do Reino Unido usaram vasculometria de vasos da retina para classificarem fatores de riscos oculares associados a doenças cardiovasculares. A idéia do estudo era utilizar uma nova forma de prevenção, diagnóstico e acompanhamento de riscos cardiovasculares. Exames de imagem da retina mediram a largura e padrão vascular, e foram associados a riscos de IAM (Infarto agudo do miocárdio) e AVC (Acidente vascular cerebral). A inteligência artificial também foi uma aliada do estudo, juntando dados para análise dos pacientes que participaram do estudo. Os fatores de risco da vasculometria retiniana ainda não podem ser usados pra substituir outros oficiais, porém, pesquisas futuras podem trazer novos dados para servirem de escore pouco invasivos e confiáveis de doenças cardiovasculares. Dr. Daniel Kamlot (CRM: 137622-SP, RQE: 37044)
Alzheimer X Olhos
Alterações iniciais da Doença de Alzheimer e sua evolução podem ser acompanhados por exames oftalmológicos não invasivos? O sistema nervoso central e a retina compartilham uma mesma origem embrionária o que estimula vários estudos a associarem alterações retinianas e Alzheimer. Alguns estudos detectaram compatibilidade entre exames oftalmológicos e alterações neurológicas de demências senis. Exames oftalmológicos que mostraram essa associação foram: angiofluoresceinografia de grande angular, autofluorescência, OCT (Tomografia de coerência Óptica) e OCT-A. O afinamento da camada de fibras nervosas superiores e afinamento das camadas internas da retina foram os achados mais encontrados em pacientes com Alzheimer. Porém, existem algumas dificuldades para o diagnóstico e tratamento dessas alterações oculares como : pressão intraocular alta, diferença do tamanho ocular, graus diferentes entre pacientes, movimentos oculares durante o exame ,e dificuldade de diferenciar alterações específicas de Alzheimer e outras demências senis. Ainda não podem ser utilizados na prática diária como diagnóstico nem como acompanhamento devido a essas barreiras. Mais estudos estão sendo realizados para diminuírem essas dificuldades e aumentarem a detecção de achados mais sensíveis e específicos na Doença de Alzheimer. Dr. Daniel Kamlot (CRM: 137622-SP, RQE: 37044)
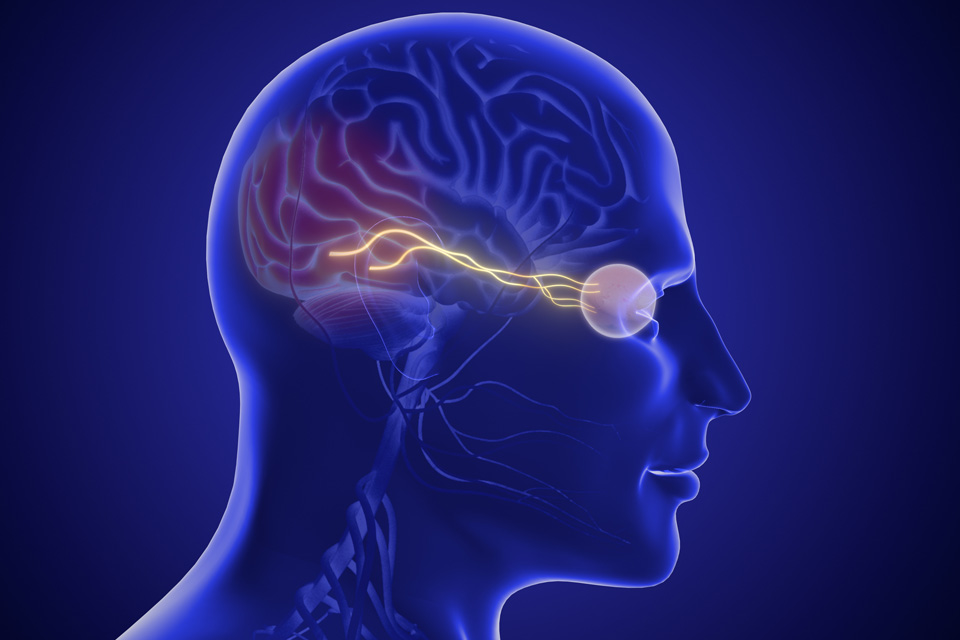
Os olhos são a janela do cérebro
Podemos dizer que nossos olhos são a janela do cérebro pois existem diversas doenças que podem ser detectadas pelo exame de fundo de olho. A transformação do estímulo luminoso em elétrico é feito por células da retina (segmento posterior do olho). Após essa mudança, o estímulo elétrico é conduzido ao nosso cérebro pelo nervo óptico, seguindo as vias posteriores até chegarem no lobo occiptal, e assim, enxergarmos o mundo. Quando existe alguma alteração neurológica, o nervo óptico pode ser afetado. Doenças que a aumentam a pressão intracraniana podem comprimir o nervo óptico, causando um inchaço e percebemos um edema neste exame. Novos trabalho científicos mostram que doenças como Alzheimer, Parkinson e Esclerose Múltipla podem ser detectadas,precocemente, pelo exame de OCT (Tomografia de Coerência Óptica) que revela alterações nas fibras nervosas e células ganglionares da retina, afetadas por essas patologias. O exame oftalmológico deve ser realizado em crianças, mesmo sem existirem sintomas visuais. Alguns casos de pacientes como Tyrrell, diagnosticada com a Síndrome de Arnold-Chiari, mostram que vidas foram salvas por exames realizados num estágio precoce. Neurite ópticas (inflamação do nervo óptico), papiledema (edema do nervo óptico consequente ao aumento da pressão intracraniana), entre outros achados, podem nos alertar sobre possíveis doenças neurológicas. Além disso, nossa retina também é uma janela do nosso corpo. Doenças infecciosas, diabetes, hipertensão arterial, entre outras, podem ser diagnosticadas e acompanhadas por exames oculares. Dr. Daniel Kamlot (CRM: 137622-SP, RQE: 37044)
Terapia genética ocular
Em dezembro de 2017, a FDA (órgão americano regulador de medicamentos e drogas) aprovou o uso de terapia genética em um tipo raro de distrofia retiniana ligada à mutação do gene RPE65, herdada de ambos os pais. Estima-se que nos EUA existam entre 1.000 e 2.000 pessoas com essa patologia. O olho é um órgão privilegiado para terapia gênica pois é dividido em compartimentos, é imunologicamente privilegiado e tem meios transparentes, o que facilita esse tratamento. Há pouco tempo, só havia autorização desta terapia para alguns tipos de cânceres. Neste caso, essa distrofia retiniana hereditária causa uma perda visual lenta e progressiva, podendo levar à cegueira. A terapia consiste na implantação cirúrgica de uma cópia normal do gene subretiniana (debaixo da retina), com ajuda de um vírus que leva-o ao núcleo das células afetadas. Isso possibilita que as células da retina produzam uma proteína normal, permitindo a conversão normal de luz em sinal elétrico para o cérebro, restaurando a visão. Como o tratamento é específico para um tipo de mutação de gene, não tratará cegueiras por retinopatia diabética, descolamento de retina, entre outras, porém é um grande passo para o surgimento de novos tratamentos ligados à genética. Dr. Daniel Kamlot (CRM: 137622-SP, RQE: 37044)
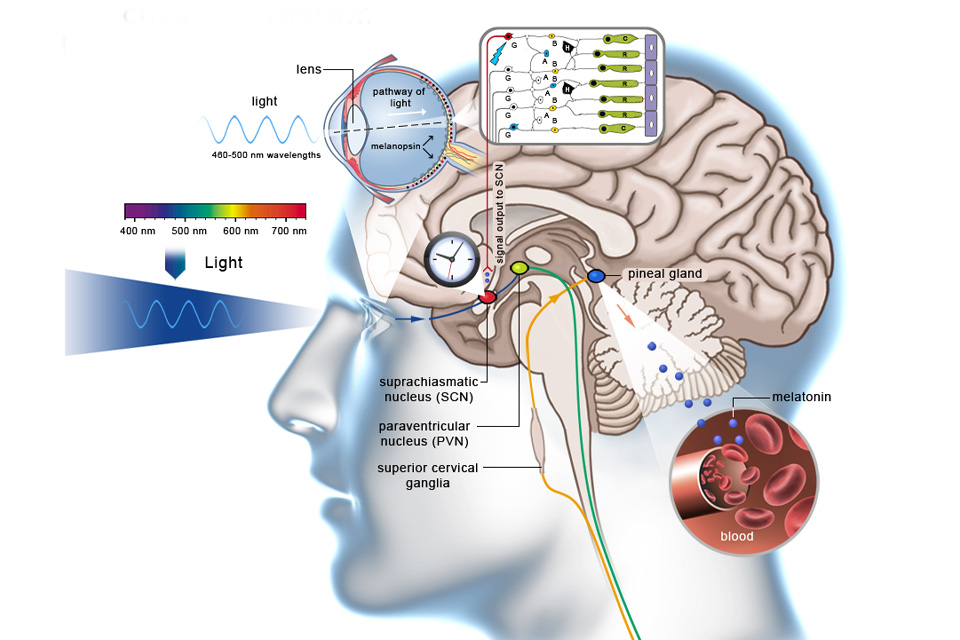
Horário de verão
O horário de verão começou hoje e o mais difícil é a nossa adaptação. Qual motivo dessa dificuldade de adaptação? Nosso olho participa desse ciclo? O que regula nosso sono-vigília é o ciclo circadiano. O ciclo circadiano tem como maior influência a luz, principalmente a azul. Quando somos estimulados pela luz, células da nossa retina (segmento posterior do olho), chamadas fotorreceptores, transmitem esse estímulo para nosso cérebro. Os fotorreceptores (cones e bastonetes), possuem fotopigmentos (rodopsina e melanopsina), que suprimem a produção do hormônio do sono quando são estimulados. O hormônio do sono, chamado melatonina, induz ao sono. No horário de verão, temos o estímulo da luz em momentos diferentes do que estamos acostumados. Por isso, a produção de melatonina é suprimida, atrapalhando nosso sono. Dr. Daniel Kamlot (CRM: 137622-SP, RQE: 37044)
Férias de verão: Como cuidar dos seus olhos
As férias de verão chegaram e os cuidados com os olhos devem aumentar. A exposição crônica ao Sol pode causar lesões na córnea. Um exemplo de alteração que pode ocorrer é a ceratite que causa vermelhidão e sensação de corpo estranho. As conjuntivites também são mais comuns nesta época devido à aglomeração de pessoas em piscinas e clubes. Além disso, o clima seco e quente facilita a proliferação de vírus e bactérias. Pacientes que usam lentes de contato devem retirá-las durante o uso de piscinas e praias para evitarem infecções como úlcera de córnea, que são muito graves. Crianças ficarão mais tempo em casa durante as férias e as chances de acontecer lesões oculares com produtos químicos e objetos perfuro-cortantes são maiores. Alguns cuidados devem ser tomados: 1) Usar óculos escuros com filtro UVA/UVB para evitar alterações oculares. 2) Evitar aglomerações, lavar bem as mãos, utilizar álcool gel e evitar coçar os olhos. 3) Evitar o uso de lentes de contato se for utilizar piscinas e praias.Se houver problemas com as lentes, retirá-las e procurar um oftalmologista. 4) Ficar atento às crianças, guardar produtos químicos e objetos perfuro-cortantes em locais de difícil acesso.Se houver contato com produtos químicos, lavar, insistentemente, os olhos com água corrente e procurar um PS de Oftalmologia. Depois de todos esses cuidados, aproveite suas férias! Dr. Daniel Kamlot (CRM: 137622-SP, RQE: 37044)
Enxaqueca X Problemas visuais
É muito comum nos depararmos com pacientes com queixa de dor de cabeça e encaminhados para especialistas em oftalmologia, neurologia e otorrinolaringologia para descobrirem a causa. Não são todas as dores de cabeça que podem ser consideradas enxaqueca. Na maioria dos casos, a enxaqueca está associada com fotofobia (sensibilidade à luz), vômitos e mal-estar. Estudos mostram que 13% da população mundial sofrem com este tipo de cefaléia e esta é mais prevalente em mulheres. A enxaqueca ocorre com uma dor latejante, e pode ser precedida por “auras” (sensações visuais e náuseas). Ocorre um aumento do fluxo sanguíneo cerebral (cerca de 300%) e essas alterações são mais comuns no córtex visual, situado na parte posterior do cérebro, o que pode explicar os sintomas visuais associados à enxaqueca. Alguns fatores podem servir de gatilho para a enxaqueca, como: intolerância alimentar, hipoglicemia, alterações hormonais, estresse, insônia e esforço físico. Outras patologias oculares, como glaucoma, descolamento de retina e oclusão vascular da retina (“derrame no fundo do olho”) podem alterar o campo visual, simulando “auras” da enxaqueca, porém são problemas mais graves e podem causar cegueira. Por isso, devem ser descartados pelos oftalmologistas. A dor de cabeça que surge após um período de estresse e desaparece espontaneamente é mais conhecida como cefaléia tensional. A cefaléia em salvas tem um padrão doloroso muito forte e a sensação ocorre atrás dos olhos, associando-se com lacrimejamento e vermelhidão ocular. Já os problemas oculares podem causar dores de cabeça na parte frontal, piorando no final do dia e amenizando após um período de repouso. As pessoas que apresentam algum erro de refração, como a hipermetropia, e não utilizam óculos, podem apresentar esses sintomas. Nós temos uma lente intraocular, chamada cristalino, que acomoda a visão para longe e perto. O músculo ciliar contrai para perto e relaxa para longe. Se esse músculo for muito exigido, pode causar uma dor de cabeça associada ao esforço visual. Sendo assim, não podemos dizer que todas as pessoas que sofrem com dores de cabeça, apresentam algum problema visual. Dependendo dos sintomas, ela pode estar relacionada com alguma alteração neurológica, como a enxaqueca ou otorrinolaringológica, como a sinusite. O exame oftalmológico deve ser realizado, de preferência com uso de colírios para dilatação, para descartarmos problemas visuais. Dr. Daniel Kamlot (CRM: 137622-SP, RQE: 37044)