Médicos do Hospital Jhon Radcliffe, em Oxford, na Inglaterra, estão realizando estudos com microcirurgias oculares guiadas por robôs. Bill Beaver, o primeiro paciente que passou pelo procedimento, passou pela cirurgia de vitrectomia devido à uma alteração na área central da retina (mácula). Essa região pode ser acometida por patologias, como buraco macular e membrana epirretiniana, que necessitam de uma destreza muito grande do cirurgião para serem reparadas, sem complicações. Na cirurgia realizada por este estudo, o robô cirúrgico Preceyes, auxiliou na retirada da membrana da área macular, sem que houvessem danos à retina. A tecnologia desenvolvida permite que o cirurgião manuseie o braço do robô utilizando um joystick e uma tela sensível, monitorando através de um microscópio. Com isso, eles conseguem movimentos precisos e calculados. Segundo o Dr. Daniel Kamlot, especialista em retina, os avanços tecnológicos permitem aos médicos que alcancem resultados que não conseguiriam sem aparelhos. Porém, a robótica não substitui a habilidade manual e, nem a inteligência e vivência do cirurgião. Temos que unir a formação de um bom profissional com as novidades que aparecem no mercado. Também leva em consideração que o custo envolvido neste procedimento seria alto e o acesso ao tratamento não seria tão simples. Estudos com injeções intraoculares de células-tronco estão em andamento. Porém, ainda não são utilizados na prática. Nestes casos, o robô cirúrgico permitiria a injeção destas células na retina, lentamente e no local preciso de instalação. As medidas e velocidades de implantação seriam mais precisas com essa tecnologia. Em breve, doze novos pacientes participarão desta cirurgia com o mesmo robô. Esperamos resultados positivos destes estudos, para que possamos adicionar novas técnicas à Oftalmologia! (Fonte: BBC) Dr. Daniel Kamlot (CRM: 137622-SP, RQE: 37044)
Atleta Stargardt
Entre os dias 7 e 18 de setembro teremos o privilégio de acompanhar os jogos paraolímpicos em nosso país. Temos diversos atletas com alterações oculares que participarão de diversas modalidades. Porém, Silvania Costa chama nossa atenção pela sua superação. Em 2015 foi premiada como melhor paratleta. Dona Maria Eunice Costa de Oliveira (mãe de Silvania), deu a luz a três filhos com Stargardt e ,na infância, este problema visual influenciou muito suas vidas. Eles ficavam isolados no quarto, não tinham amigos e chegaram a desenvolver depressão. Silvania superou as dificuldades e , atualmente, bateu o recorde mundial em “salto em distância”. A Doença de Stargardt é degenerativa e, progressivamente, afeta as células fotorreceptoras da área central da visão (mácula) e tem causa genética. A mácula nos fornece a percepção de cores, clareza e nitidez visual. Essa alteração da retina, normalmente, desenvolve-se durante a infância e adolescência. No caso de Silvania, manifestou-se aos 10 anos. No momento, não temos um tratamento para esta patologia, porém, existem diversos estudos, em andamento, para o desenvolvimento de um tratamento eficiente. Testes clínicos de terapia genética são realizados em todo o mundo, como o “Stargen” (em Paris e Portland), o “Acucela”, o “ACT” (nos EUA e Reino Unido) e o “Progstar”. Esperamos que, em um futuro próximo, medicamentos nos ajudem a estabilizar ou, até mesmo, regredir doenças genéticas oculares. Dr. Daniel Kamlot (CRM: 137622-SP, RQE: 37044)
12 dicas para uso correto das lentes de contato
1- Apenas o Médico Oftalmologista pode indicar o uso de lentes de contato. 2- Sempre lave as mãos com sabonete neutro antes de manipular as lentes. 3- Nunca durma com as lentes de uso diário 4- Nunca utilize as lentes por um período maior do que o Oftalmologista receitou. 5- Limpe e higienize corretamente o estojo da lente 6- Os pacientes devem receber instruções do próprio Oftalmologista de como manipular as lentes 7- Sempre mantenha as unhas cortadas e limpas. 8- A manipulação de vapores irritantes deve ser evitada durante o uso de lentes. 9- Não instile medicamentos nos olhos durante o uso das lentes, a não ser que o seu médico receite. 10- Não compartilhe suas lentes com ninguém. O uso é individual. 11- Utilize o produto adequado para limpeza das lentes. O soro fisiológico não elimina as bactérias. 12- Em caso de dor, fotofobia ( dificuldade com a luz), vermelhidão e irritação retire as lentes e procure seu oftalmologista. Dr. Daniel Kamlot (CRM: 137622-SP, RQE: 37044)
Tremor Palpebral
Espasmos palpebrais são movimentos involuntários da musculatura palpebral. A maioria dos casos acometem a pálpebra inferior mas a superior também pode ser acometida. Podem durar de dias a meses e sua melhora na maioria dos casos é espontânea. Podemos apontar como principais causas: 1) Estresse: Nesses casos reduzindo as causas do estresse a melhora é espontânea. 2) Fadiga: A falta de sono pode gerar espasmos palpebrais e apenas dormindo melhor podemos diminuir as contrações. 3) Tensão ocular: Falta de correção óptica e uso constante de computadores, tablets e smartphones podem gerar uma tensão ocular, causando a contração muscular palpebral. O simples uso de óculos e uso de aparelhos eletrônicos por menor tempo podem diminuir esses episódios. 4) Álcool e cafeína: Alguns especialistas associam o uso destas substâncias com aumento do espasmo palpebral. A diminuição do consumo pode reduzir os tremores. 5) Olhos secos: O olho seco é muito comum em idosos, usuários constantes de aparelhos eletrônicos, pessoas que utilizam lentes de contato e pacientes em tratamento com antidepressivos. Agindo nas causas do olho seco, podemos diminuir as contrações palpebrais. 6) A deficiência de algumas substâncias nutritivas, como o Magnésio, podem levar a episódios de espasmos palpebrais. Porém, não existe nenhum estudo científico que prove esta relação. A visita ao nutricionista e aumento do consumo de alimentos ricos em magnésio podem amenizar esses movimentos involuntários palpebrais. 7) Alergia: Pessoas com problemas alérgicos liberam muita histamina, gerando prurido e irritação ocular. Alguns estudos mostram relação da histamina com o espasmo palpebral. Alguns especialistas indicam colírios anti-histamínicos neste casos durante um período curto de tempo para não causar o olho seco. 8) Existem causas raras neurológicas como o blefaroespasmo ou espasmo hemifacial. Estes casos são mais graves e devem ser investigados e tratados pelo médico oftalmologista. Raramente, os movimentos involuntários não melhoram espontaneamente e devemos tratar com Botox. Dr. Daniel Kamlot (CRM: 137622-SP, RQE: 37044)
Blefarite
A blefarite é uma inflamação crônica das pálpebras. Os sintomas costumam ser irritação, olhos e pálpebras avermelhados e sensação de corpo estranho, Nestes casos, aparecem alterações palpebrais como caspas e crostas na base dos cílios. A blefarite associa-se à pele oleosa e seborréia no couro cabeludo. Também pode ser infecciosa causada por bactérias como Staphilococcus. Algumas complicações comuns da blefarite são: Aumento da espessura da borda palpebral, queda dos cílios e até mesmo úlcera de córnea causada pela inversão dos cílios ( triquíase). Olho seco é uma consequência da blefarite pois a glândula palpebral produz uma lágrima de qualidade inferior pois o componente lipídico não é produzido corretamente e ela evapora-se com maior facilidade, causando o olho seco. Terçol ( Hordéolo) de repetição é um achado muito comum em pacientes portadores de blefarite. As crostas e bactérias proliferam-se na base dos cílios e inflamam as glândulas palpebrais, causando o terçol. A blefarite não tem cura mas pode ser amenizada com algumas medidas, como: 1) Compressas quentes locais, buscando reduzir as caspas e dissolver as secreções oleosas excessivas das glândulas de Meibomius. 2) Higienizar os cílios todos os dias com Shampoo neutro infantil ou com soluções próprias para limpeza dos cílios, 3) Pomadas com componentes antibióticos e anti-inflamatórios são utilizadas durante um curto período para tratamento local. 4) Em alguns casos é necessária a utilização de antibióticos via oral para o tratamento mais agressivo. 5) Uso de colírios lubrificantes e óleo de linhaça podem amenizar os sintomas de olho seco. O mais importante é a revisão com seu oftalmologista para realizar o exame e indicar o tratamento adequado em cada caso. Dr. Daniel Kamlot (CRM: 137622-SP, RQE: 37044)
Olhos orientais
Os orientais possuem algumas diferenças em relação aos olhos dos ocidentais. A inserção do músculo reto superior é mais baixa na pele palpebral. Devido a isso, os pacientes orientais possuem uma altura da prega supra tarsal diferente. Cinquenta por cento destes pacientes não apresentam esta prega. Somado a isso, a órbita óssea é mais rasa, as bolsas de gordura são mais slaientes na pálpebra e os cilios nascem para baixo, parecendo mais curtos. Todas estas características são responsáveis pelo olho menor e mais “inchados”. Algumas patologias oculares são mais comuns nos orientais, como: 1) Glaucoma de Ângulo Fechado: Neste tipo, o espaço existente entre a córnea e a íris destes pacientes é mais estreito do que o normal e o humor aquoso (líquido produzido pelo olho) não consegue ser drenado, aumentando subitamente a pressão intraocular. Os sintomas são: turvação visual, visão de halor coloridos, dor intensa ocular e de cabeça acompanhada de náuseas e vômitos. O tratamento é reduzir imediatamente a pressão intraocular com colírios, medicamentos via oral ( Diamox) e venosa (Manitol) e após controlados, realizamos iridotomia à laser em ambos os olhos para evitar a recidiva. 2) Doença de Behcet: É uma vasculite sistêmica (inflamação dos vasos sanguíneos de pequeno calibre). É uma patologia crônica, auto-imune. Os sintomas em pele e mucosas são: aftas dolorosas recorrentes, foliculite, lesões parecidas com acne. Os sintomas genitais são: úlceras genitais recorrentes. Os sintomas reumatológicos são: artrite, principalmente de joelhos. O envolvimento ocular consiste na uveíte, podendo variar entre iridociclite aguda não granulomatosa (inflamação da íris e corpo ciliar), com hipópio ou inflamação dos vasos da retina (vasculite). Os sintomas visuais são: turvação, moscas volantes, dor e vermelhidão. Deve ser tratado imediatamente com corticóides e imunossupressores para evitar a perda visual. 3) Síndrome de Vogt Koyanagi Harada: É uma doença autoimune, multissitêmica e não tem causa definida. Ela causa a inflamação de tecidos que contêm melanócitos como a úvea (região dos olhos), os ouvidos e meninges. Esta patologia pode causar alterações na pele, olhos (inflamação da úvea e descolamento de retina) e cérebro. Os sintomas neurológicos são: meningite causando dor de cabeça e rigidez depescoço e convulsões. Os sintomas auditivos são: vertigem e surdez. As alterações dermatológias são: perda de cabelo localizada e vitiligo. As alterações oculares são: uveíte anterior e posterior e descolamento de retina (ocasionando olho vermelho, dor e perda de visão). O tratamento costuma ser corticóide em altas doses para evitar a perda visual. Consulte seu Oftalmologista para exame de rotina. Dr. Daniel Kamlot (CRM: 137622-SP, RQE: 37044)
Miopia influência ambiental
Até o momento sabemos que a miopia é uma patologia ocular de causa hereditária. Sabemos até hoje que uso constante de computador, tablets e smartphones não influenciaria no grau de miopia. Eles apenas causariam a chamada Síndrome do olho seco pelo uso constante do aparelho eletrônico. Porém, 2 estudos buscam contrariar esta idéia, demonstrando que o ambiente influencia no grau das pessoas na primeira infância O primeiro estudo chefiado por Ian Morgan, na Australian National University demonstrou que quase 90% dos jovens adultos de países asiáticos são portadores de miopia. Eles dizem que isso seria um problema epidêmico devido a rigidez com que as crianças se dedicam aos estudos, tendo menos tempo para brincar em ambientes externos. De acordo com o pesquisador o ambiente externo e os costumes também podem contribuir nos erros refrativos. Ele mostra que imigrante chineses que mudaram-se para Austrália, onde a exposição ao Sol é mais comum entre os jovens apresentam taxas menores de miopia do que seus parentes que permaneceram em seu país de origem. Outro estudo, realizado no National Eye Institute mostrou que nos últimos 30 anos os casos de miopia entre crianças norte-americanas aumentou de 25% para 41,6%. Agora eles estão buscando as causas para este aumento. Não há comprovação, mas eles suspeitam que o uso indiscriminado de aparelhos eletrônicos pode ser um agente externo responsável pelo aumento deste número de crianças míopes. Eles dizem que o músculo ocular pode ser estimulado à uma constante acomodação enquanto a criança utiliza esses aparelhos. Sendo assim, esta acomodação ativada por muito tempo pode provocar mudanças no formato do olho, predispondo a criança à miopia. É importante salientar que esta hipótese seria apenas na primeira infância, pois a partir da segunda infância seria pouco provável que esta acomodação contínua alterasse o grau da pessoa. No momento, continuamos com a hipótese de que a miopia tem causa hereditária. Esperamos novos estudos para que esta nova hipótese seja comprovada e possa modificar nossa idéia quanto as causas da miopia. Dr. Daniel Kamlot (CRM: 137622-SP, RQE: 37044)
As cores são iguais para todos
Um estudo realizado por Jay Neitz, da Univeridade de Washington demonstrou que as pessoas não interpretam as cores da mesma maneira quando olham para objetos semelhantes, pois os neurônios humanos não são aptos a responder às cores com o mesmo padrão. Nesse estudo foi utilizada terapia genética para recuperar a visão de cores de macacos adultos incapazes de diferenciar os tons verde e vermelho. Quatro meses após a terapia os macacos conseguiram ver em 4 cores, pela primeira vez. Porém, os cientistas concluíram mais tarde que a percepção de cores tem interferência do ambiente externo, mas não segue nenhum padrão semelhante. Resumindo, a cor que vemos depende do quanto é excitado cada espécie de cone (célula retiniana responsável pela visualização de cores). Neitz acredita que mesmo o cérebro das pessoas tendo uma tendência de se comportar de uma maneira parecida, os neurônios não conseguem interpretar as cores de uma forma padrão. Isto explica porque pintores e artistas plásticos tem uma sensibilidade mais apurada à cores e seu diferencial de cores é muito mais amplo. Esta sensibilidade é trabalhada ao longo da vida devido ao seu ofício. Dr. Daniel Kamlot (CRM: 137622-SP, RQE: 37044)
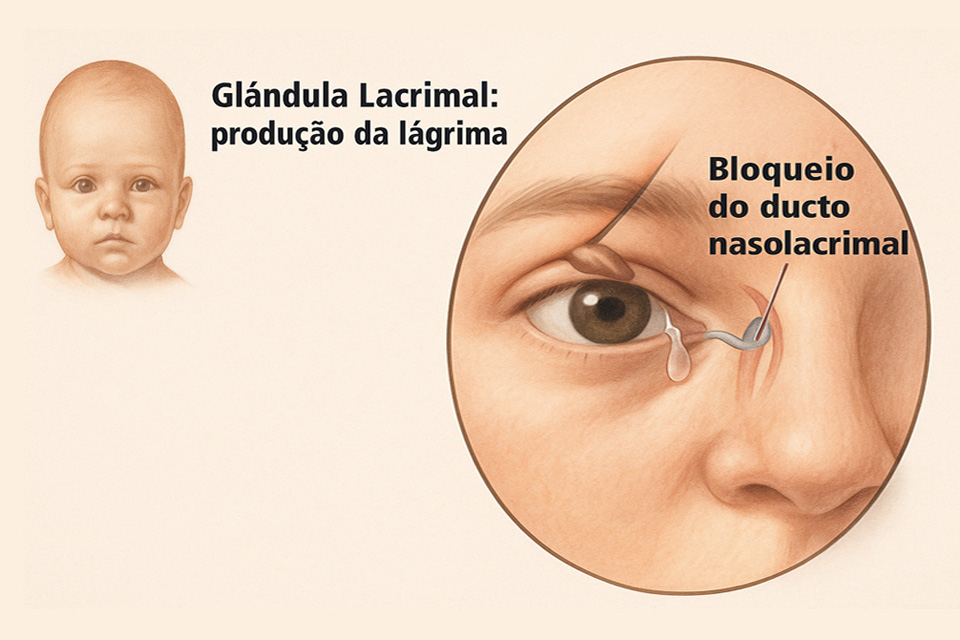
Lacrimejamento e secreção em bebes
É muito comum recebermos em Clínicas Oftalmológicas mães preocupadas com o lacrimejamento excessivo e secreção presa nos cílios de seus bebês. A causa mais comum desta condição é a obstrução do canal lacrimal. A lágrima é produzida pela glândula lacrimal e é drenada pelo canal lacrimal que comunica a superfície ocular com o nariz. Este canal lacrimal funciona como um ralo, drenando a lágrima para a cavidade nasal. Em aproximadamente 6% dos recém-nascidos este canal lacrimal não está totalmente aberto, causando lacrimejamento e secreção. As mães confundem esta patologia com conjuntivite, mas nestes casos o olho fica calmo sem vermelhidão ocular. Noventa por cento dos casos se resolvem espontaneamente sem a necessidade de procedimentos invasivos e cirurgias. Até os 6 meses de idade estimulamos as mães à realizarem uma massagem com a polpa do dedo indicador no canto dos olhos de seus filhos, fazendo movimentos repetitivos para baixo, estimulando a abertura da válvula. Se não houver resolução do quadro, após os 6 meses tentamos uma sondagem das vias lacrimais dos 8 aos 14 meses de idade e costumamos ter um sucesso de 90% nestes casos. Se mesmo assim, a obstrução permanecer, indicamos a cirurgia semelhante a de adultos conhecida como dacriocistorrinostomia. Esta cirurgia consiste em criar uma nova comunicação entre o saco lacrimal e a cavidade nasal. O diagnóstico pode ser facilitado pelo exame de dacriocistografia, onde um contraste é injetado nas vias lacrimais para detectar o ponto de obstrução. Dr. Daniel Kamlot (CRM: 137622-SP, RQE: 37044)
Dicas para adaptar com multifocais
O americano Benjamin Franklin foi o responsável pela “criação” das lentes bifocais em 1785. Utilizando uma única lente por justaposição de duas metades de lentes diferentes, uma para visão de perto e outra para visão de longe. Os óculos bifocais, aqueles que têm um separação de longe e perto visível nas lentes, causam um “salto da imagem” quando olhamos na linha de divisão e, além disso, denunciam a idade da pessoa. Os óculos multifocais possuem a combinação das lentes de longe e perto no mesmo óculos sem ter a nítida separação entre elas. Ainda melhor, ele faz uma graduação lenta entre o grau de longe e perto, passando pelo intermediário. Eles evitam a necessidade da troca constante do óculos. Muitas pessoas têm dificuldade para se adaptar aos multifocais, mas o que causa esse desconforto pode ser amenizado, seguindo algumas das nossas dicas: 1) Explique ao seu oftalmologista quais suas maiores necessidades de visão (visão de perto, uso de computador, direção de veículos) para planejar um óculos mais adequado. 2) Se puder optar por uma armação mais alta e pouco curva é o mais adequado. 3) Se for para economizar, dê a preferência para gastar nas lentes e não na armação. As lentes mutifocais confiáveis são mais caras. 4) É necessário insistir no uso. No início, a maioria das pessoas tem dificuldade na adaptação mas depois de pouco tempo consegue utilizá-las. Nosso cérebro precisar interpretar a nova forma que os olhos estão captando as imagens. 5) Nos primeiros dias teste os óculos multifocais em casa e evite usá-los em atividades como: subir escadas, dirigir automóveis. Após a primeira semana, tente usá-los a maior parte do dia. 6) Evite abaixar a cabeça para ler de perto. O que deve mexer são apenas os olhos para visar a parte de baixo das lentes, onde está situado o campo para perto. 7) Deve ser medida a distância pupilar e deve-se atentar para altura da montagem na hora da escolha dos óculos na ótica. 8) Leve seus óculos para seu oftalmologista conferir e ver se está de acordo com o receitado. Vale lembrar que ainda existem as lentes ocupacionais, indicadas para pessoas que não necessitam de lentes para longe, mas já sentem dificultade para computador. A distância utilizada para leitura é diferente do computador. Sendo assim, um óculos com grau para intermediário e perto facilitariam a adaptação. Dr. Daniel Kamlot (CRM: 137622-SP, RQE: 37044)