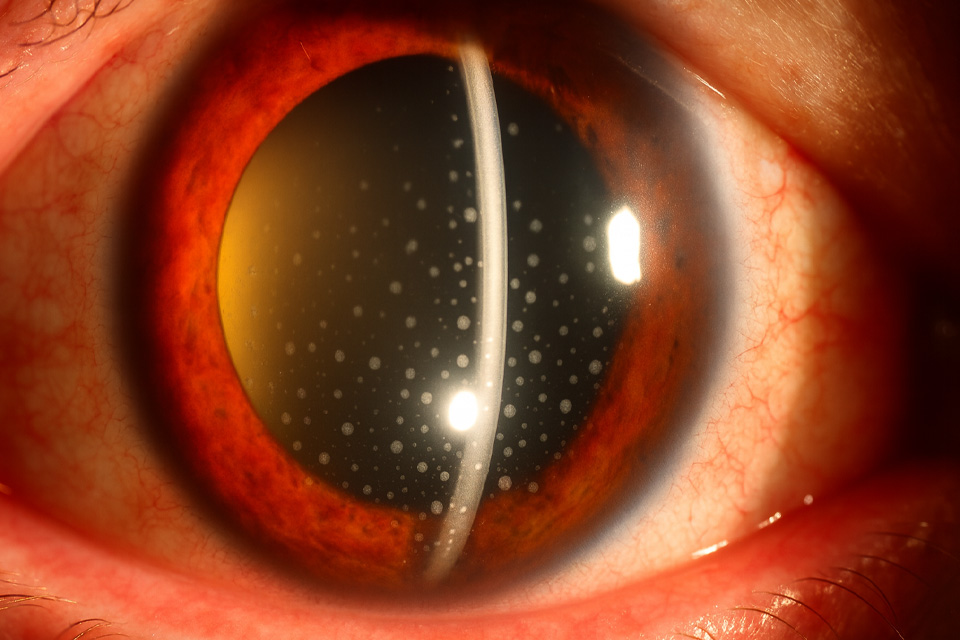
A uveíte é uma inflamação que afeta uma das três estruturas oculares, como: íris, corpo ciliar e úvea. Pode ser classificada de acordo com o tempo de duração em aguda e crônica. A aguda tem duração de até 6 semanas e a crônica persiste por mais de 6 semanas. Também pode ser classificada de acordo com o local do olho que acomete, em: anterior (íris), intermediária (corpo ciliar) e posterior (úvea). Os principais sintomas da uveíte são: vermelhidão e dor ocular sem secreção e baixa visual, o que a diferencia das conjuntivites . Existem causas reumatológicas (Artrite reumatóide, lúpus), infecciosas (sífilis, tuberculose, toxoplasmose), herpes, citomegalovírus, entre outras. Em grande parte dos casos, a causa é desconhecida. Essas causas devem ser investigadas, minuciosamente, pois o tratamento deve ser feito corretamente para cada causa específica. No tratamento são utilizados antiinflamatórios hormonais (corticóides) e não hormonais, dilatadores de pupila e imunossupressores. O diagnóstico e tratamento devem ser feitos imediatamente para evitar sequelas, como: descolamento de retina, glaucoma e cicatrizes que podem causar baixa de visão irreversível. O olho vermelho não pode ser menosprezado. Causas mais graves, como a uveíte, podem passar despercebidas se o exame com o oftalmologista não for realizado de forma correta. Dr. Daniel Kamlot (CRM: 137622-SP, RQE: 37044)
Inverno: Que cuidado tomar com os olhos
Chegamos no inverno e as pessoas esquecem do cuidado com a visão! Durante esta estação, o clima está mais seco e frio. As roupas de lã são retiradas do armário e a poeira vem junto com elas. Pessoas que apresentam hipersensibilidade à ácaros podem apresentar crises de conjuntivite alérgica. Os principais sintomas da conjuntivite alérgica são: olho vermelho, coceira, inchaço ocular e secreção não muito abundante. A umidade do ar está baixa, sendo assim, a “Síndrome do olho seco” é muito comum nesta época do ano. Usuários de lente de contato e pessoas que utilizam o computador com frequência devem redobrar a atenção com a lubrificação ocular. Os principais sintomas do olho seco são: ardência, irritação, sensação de corpo estranho e lacrimejamento compensatório. Além disso , o cuidado com o sol diminui devido a diminuição do calor. Porém, os raios ultravioletas continuam agindo sem serem percebidos. O uso de óculos escuros com filtro UVA/UVB continuam sendo imprescindíveis para proteção ocular. Lavar colchas, roupas de lã e cobertores guardados são formas de evitarmos a conjuntivite alérgica. Diminuir o tempo de uso de lentes, fazer pausas de 10 minutos após cada hora de uso de computador e utilizar lubrificantes oculares são medidas importantes para evitarmos a “Síndrome do Olho seco”. Dr. Daniel Kamlot (CRM: 137622-SP, RQE: 37044)
Pokemon go
Nos últimos dias, a cena de pais e filhos jogando Pokemón Go, com celular na mão, está cada vez mais comum. O que poucos sabem é que esse jogo pode ajudar a detectar alterações visuais. O Pokemón Go exige uma boa visão para perto para que o participante tenha uma boa atuação na partida. A duração tem, em média, 30 minutos, e para capturar um Pokemón, a pessoa deve utilizar o celular. Alguns sintomas podem surgir durante o jogo se o jogador tem algum grau de hipermetropia (dificuldade de acomodar a visão para perto), astigmatismo (visão desfocada para perto e longe) e presbiopia (perda da flexbililidade da lente intraocular e dificuldade de focalização para perto, após 40 anos. Esses erros refrativos causam turvação visual, dor de cabeça, olho vermelho e fadiga ocular. Além disso, pode ocorrer a síndrome da visão no computador (CVS). Na CVS, as pessoas que utilizam a visão para perto por um longo período podem sofrer com a “falsa miopa”. Nesse caso, a acomodação de perto foi usada por um longo período (acima de 2 a 3 horas) e a lente intraocular responsável pela focalização do objeto, contrai por muito tempo e demora a relaxar para longe. Isso causa turvação visual, dor de cabeça e cansaço ocular. A sensação de olho seco também é muito comum pois o jogador está fixado na partida e “esquece de piscar”, não lubrificando os olhos. A vantagem do Pokemón Go é a necessidade de sair para o ambiente externo para conseguir a captura. Esse hábito faz com que os participantes interajam mais ao ar livre e deixem de ficar enclausurados em casa, diminuindo as chances do surgimento da “miopia infantil” segundo estidos da Academia Americana de Oftalmologia. Saiba mais sobre a “falsa miopia” e “miopia infantil” na entrevista que o Dr. Daniel Kamlot concedeu ao programa “Melhor pra Você”, da RedeTV, acessando o link: http://bit.ly/236EyfR Como prevenir o cansaço visual durante o jogo Pokemón Go: 1) Evitar partidas seguidas e evitar o uso prolongado do celular (acima de 2 horas). 2) Para relaxar a musculatura ocular e evitar a “falsa miopia” é bom descansar ou focar objetos para longe após a partida. 3) Lembrar de piscar para diminuir a sensação de olho seco e ardência. 4) Utilizar lentes escuras com filtro UVA/UVB para diminuir a emissão de raios UV, vindos do Sol e da luz azul, oriunda do celular. Se não houver esse cuidado, a longo prazo, doenças como catarata, degeneração macular e pterígio podem aparecer, precocemente. Cuide-se e boa sorte! Dr. Daniel Kamlot (CRM: 137622-SP, RQE: 37044)
Mitos e verdades sobre a catarata
A catarata é a maior causa de cegueira do mundo. A catarata é uma opacificação do cristalino, lente transparente intraocular situada atrás da íris que permite a passagem dos raios de luz que irão formar na retina a imagem visualizada. A perda de transparência do cristalino faz com que as imagens cheguem turvas na retina, distorcendo e embaçando as imagens percebidas pela pessoa. A catarata é uma alteração fisiológica (comum) do corpo humano que vai lentamente aumentando com a idade. Existem algumas dúvidas recorrentes sobre a catarata que esclareceremos a seguir: 1) A catarata é uma doença de pessoas com idade avançada? A catarata senil é uma alteração fisiológica (comum) do corpo humano que vai lentamente aumentando com a idade. Porém, existem outros fatores de risco para a catarata, como: diabetes, trauma ocular, uso prolongado de medicamentos como corticóides, uveíte ( inflamação ocular) e outras cirurgias. Além disso, raros casos de catarata congênita que aparecem na infância, podendo surgir até mesmo no nascimento. As principais causas deste tipo de catarata são doenças como toxoplasmose e rubéola. 2) É possível não usar mais óculos após a cirurgia da catarata? Sim. O principal objetivo da cirurgia é trocar o cristalino turvo por uma lente transparente. Hoje em dia, existem vários tipos de lentes intraoculares que conseguem compensar o grau do paciente e reduzir a necessidade de óculos. Se o paciente utilizar uma lente simples, provavelmente terá necessidade no pós operatório de óculos para perto. Porém , com os avanços da tecnologia, foram elaboradas lentes tóricas, multifocais e tóricas multifocais que reduzem a necessidade de óculos em pacientes com astigmatismo no caso das tóricas, e de óculos para longe e perto no caso das multifocais, Cada caso deve ser analisado profundamente pois existem pessoas que não conseguem boa adaptação com estas lentes e estas seriam contra-indicadas. 3) A catarata é aquela “pelezinha” que aparece no canto dos olhos? Não. Aquela alteração que aparece na frente dos olhos seria o pterígeo. É muito comum os pacientes confundirem esta patologia com a catarata. O pterígeo situa-se na parte anterior dos olhos chamada conjuntiva e podemos vê-la sem necessidade de aparelhos. A catarata situa-se na parte intermediária dos olhos e, na maioria das vezes, só é vista com ajuda de aparelhos, excetuando as cataratas avançadas onde é possível observar uma alteração esbranquiçada atrás da pupila. 4) A catarata pode voltar depois da cirurgia? Não. Quando removemos o cristalino, não existe a chance dela reaparecer. O que pode acontecer é a baixa visual devido à opacificação da cápsula posterior. Esta cápsula é uma membrana transparente onde se apóia a lente intraocular. Com o passar do tempo pode acontecer a perda de transparência deste local. Quando isso aconetece devemos realizar a capsulotomia (polimento desta cápsula com um aparelho chamado Yag Laser). Esse procedimento é um procedimento rápido realizado em ambulatório. 5) A cirurgia mais avançada para catarata seria a laser? Não. Ao contrário do que muitas pessoas pensam, a cirurgia utilizada atualmente para catarata é a facoemulsificação. Este método utiliza uma caneta ultrassônica que consegue quebrar e aspirar o cristalino sem necessitar de grandes incisões e suturas O uso do termo cirurgia a laser é apenas para facilitar a explicação para os pacientes. Porém, um dos maiores avanços da cirurgia é o laser femtosecond que consegue automatizar apenas algumas etapas da cirurgia sem necessitar de instrumentos cirúrgicos. 6) Devemos esperar a catarata amadurecer para operarmos? Não. A necessidade da cirurgia varia muito de paciente para paciente. Por exemplo, um piloto de avião necessita da visão perfeita para continuar exercendo sua profissão sem riscos. Então, este indivíduo precisaria fazer a cirurgia mais precocemente. Já em casos de pessoas aposentadas que conseguem exercer todas as suas atividades diárias mesmo com a catarata, podemos esperar mais para indicar a cirurgia. Devemos analisar as necessidades cotidianas de cada paciente para saber a hora exata de indicar o procedimento. 7) Existem colírios que podem curar a catarata? Não. Atualmente, o único tratamento para a catarata seria a cirurgia. Colírios como a cinerária marítima não é indicado no tratamento da catarata pois não existem estudos que comprovem sua eficácia. Podemos indicar óculos escuros para retardar a evolução da catarata segundo alguns estudos. Porém, quando a catarata aparece, prejudicando a visão, só existe o tratamento com a cirurgia. Dr. Daniel Kamlot (CRM: 137622-SP, RQE: 37044)
Quando levar as crianças ao oftalmologista?
A maioria dos pais só levam seus filhos ao oftalmologista quando relatam que não estão enxergando no colégio. Porém, o exame oftalmológico deve ser feito antes de ser detectado o problema na escola. Na maternidade, já deve ser feito o primeiro exame, o Teste do Olhinho, em todos os recém nascidos. O teste do Olhinho deve ser realizado com um aparelho chamado Oftalmoscópio Direto. O aparelho deve ser posicionado a 30 cm da criança numa sala escura. Com isso, o examinador consegue avaliar o reflexo vermelho. Esse reflexo deve ser homogêneo, regular e simétrico em ambos os olhos. Esse teste pode detectar obstruções no eixo visual como catarata congênita, opacidades corneanas e tumores oculares entre outras alterações. É normal o bebê parecer estrábico nas primeiras semanas de vida. Esse estrabismo pode ser considerado normal até os 3 meses de idade. Se após os 3 meses o desvio ocular permanecer, é necessário procurar o oftalmologista, principalmente se o desvio for de um olho só, pois esse estrabismo pode causar diminuição da visão deste olho acometido. Essa patologia deve ser tratada com tampão, óculos e alguns casos com cirurgia. Se o exame na maternidade não mostrar anormalidades, a criança deve ser examinada no primeiro ano de vida, depois aos 3 anos e na idade pré escolar. Após isso, pode ser feito um exame anual. No primeiro ano de vida, a criança não tem condições de informar a visão e colaborar com o exame. Nesses casos, é realizado, novamente o oftalmoscópio e o retinoscópio para um exame físico objetivo. No terceiro ano de vida, já existe a possibilidade de interagir com a criança e ter um exame mais completo. Na idade pré escolar, já conseguimos avaliar a acuidade visual exata e conseguimos realizar exames oftalmológicos mais precisos. O colírio deve ser utilizado para melhor avaliação dos meios transparentes, avaliação do grau preciso e observar o o fundo do olho. Cinquenta milhões de brasileiros possuem algum distúrbio visual ,e sessenta porcento dos casos de cegueira e deficiência visual poderiam ser evitados se o exame oftalmológico fosse realizado precocemente. Dr. Daniel Kamlot (CRM: 137622-SP, RQE: 37044)
Período de Chuvas
Estamos passando por um período de chuvas extremas e alagamentos em diversos estados do Brasil. Neste período, o número de doenças oculares pode aumentar e a aglomeração de pessoas em ambientes fechados pode facilitar a disseminação de vírus e bactérias que causam conjuntivites. Evitar aglomerações, lavar as mãos com frequência, não coçar os olhos e não compartilhar objetos podem diminuir as chances de contrair conjuntivite. Porém, outras doenças mais graves como a zika, a leptospirose, a dengue, a hepatite A também podem acometer os olhos nestas épocas de chuvas. 1) Zika: O Zika vírus é transmitido pela picada do mesmo inseto que transmite a dengue. Os sinais e sintomas da Zika são mais amenos que da dengue. Porém, este vírus pode causar uma síndrome neurológica chamada Guillain-Barré que causa paralisia. Outro achado importante é a microcefalia em recém nascidos. Lesões oculares na retina (segmento posterior do olho), coróide (camada responsável pela nutrição da retina) e nervo óptico são alguns achados desta doença. O uso de repelentes e o combate aos focos de acúmulo de água podem diminuir a epidemia de dengue e zika. 2) Leptospirose: A leptospirose é uma bactéria que penetra no corpo através da pele e seu contágio acontece pela água contaminada por urina de rato. Os principais sintomas são febre, dor de cabeça, vômitos e diarréia. A gravidade da doença pode ser observada pelo “amarelamento” dos olhos. Devemos evitar o contato dos pés com essas águas contaminadas, utilizando galochas e botas. 3) Dengue: A dengue causa manchas na pele, febre e dor nas articulações. O que poucos sabem é que a dengue também pode acometer os olhos. Acontece uma diminuição dos linfócitos e plaquetas. Além disso, o sistema imune produz mais anticorpos para combater a doença. A diminuição das plaquetas aumentam o sangramento. Desta forma, pode ocorrer hemorragia subconjuntival, dando o aspecto do olho vermelho. A maior preocupação é o acometimento da coróide (rede vascular que nutre o olho) e retina (responsável pela transmissão visual ao cérebro). O aumento de anticorpos na parede interna dos vasos pode aumentar as chances de oclusão vascular (derrame ocular). 4) Hepatite A: A hepatite A também pode se disseminar pela água contaminada. O acometimento ocular pela Hepatite A é raro, mas pode causar uma neurite óptica (inflamação do nervo óptico) que causa baixa visual e diminuição do contraste e sensibilidade de cores. Dr. Daniel Kamlot (CRM: 137622-SP, RQE: 37044)
Carnaval
O Carnaval se aproxima e o número de pessoas procurando o pronto socorro oftalmológico, nesta época, aumenta muito. Neste período, as epidemias de conjuntivite se elevam. A aglomeração de pessoas e o clima contribuem para o aumento desses casos. Além disso, o uso de maquiagens e pinturas com glitter, purpurina e cílios postiços causam irritações oculares. Crianças que brincam com pistolas de água, confete, serpentina e spray de espuma se apresentam com lesões oculares importantes. Outro cuidado necessário é o uso de filtro solar, bonés e óculos escuros para minimizar os efeitos maléficos dos raios UVA/UVB do Sol. Apresentamos alguns cuidados para diminuir os casos de lesões oculares neste feriado: 1) Evite compartilhar pinturas e lave bem as mãos para diminuir as chances de contágio da conjuntivite. 2) Sentindo a presença de corpo estranho ocular, lave bem os olhos com água corrente, evite coçar e procure um pronto socorro oftalmológico. 3) Proteja os olhos das crianças com óculos e evite que participem de brincadeiras que possam acometer os olhos. 4) Use filtro solar, bonés e óculos escuros para se proteger do Sol. Tenha um bom carnaval! Dr. Daniel Kamlot (CRM: 137622-SP, RQE: 37044)
Alerta de final de ano
O final de ano chegou e, na virada, os fogos e espumantes serão estourados. Estima-se que 20% dos traumas ocorridos no reveillón são consequentes à falta de cuidado com as rolhas de espumantes. Nos EUA, existe uma estimativa de que 8.700 ferimentos tratados na emergência são relacionados à queima de fogos, sendo que 12 por cento acometem os olhos. Lesões oculares graves, como queimaduras de córnea e descolamento de retina podem acontecer, em muito casos, levando à cegueira. Portanto, mantenha o espumante longe do seu rosto e de outras pessoas, evite agitar a garrafa, só retire o arame de proteção na hora que for estourar e evite a proximidade com fogos de artifício. Dr. Daniel Kamlot (CRM: 137622-SP, RQE: 37044)
Tremor palpebral é perigoso?
Espasmos palpebrais são movimentos involuntários da musculatura palpebral. A maioria dos casos acometem a pálpebra inferior mas a superior também pode ser acometida. Podem durar de dias a meses e sua melhora na maioria dos casos é espontânea. Podemos apontar como principais causas: 1) Estresse: Nesses casos reduzindo as causas do estresse a melhora é espontânea. 2) Fadiga: A falta de sono pode gerar espasmos palpebrais e apenas dormindo melhor podemos diminuir as contrações. 3) Tensão ocular: Falta de correção óptica e uso constante de computadores, tablets e smartphones podem gerar uma tensão ocular, causando a contração muscular palpebral. O simples uso de óculos e uso de aparelhos eletrônicos por menor tempo podem diminuir esses episódios. 4) Álcool e cafeína: Alguns especialistas associam o uso destas substâncias com aumento do espasmo palpebral. A diminuição do consumo pode reduzir os tremores. 5) Olhos secos: O olho seco é muito comum em idosos, usuários constantes de aparelhos eletrônicos, pessoas que utilizam lentes de contato e pacientes em tratamento com antidepressivos. Agindo nas causas do olho seco, podemos diminuir as contrações palpebrais. 6) A deficiência de algumas substâncias nutritivas, como o Magnésio, podem levar a episódios de espasmos palpebrais.Porém, não existe nenhum estudo científico que prove esta relação. A visita ao nutricionista e aumento do consumo de alimentos ricos em magnésio podem amenizar esses movimentos involuntários palpebrais. 7) Alergia: Pessoas com problemas alérgicos liberam muita histamina, gerando prurido e irritação ocular. Alguns estudos mostram relação da histamina com o espasmo palpebral. Alguns especialistas indicam colírios anti-histamínicos neste casos durante um período curto de tempo para não causar o olho seco. 8) Existem causas raras neurológicas como o blefaroespasmo ou espasmo hemifacial. Estes casos são mais graves e devem ser investigados e tratados pelo médico oftalmologista. Raramente, os movimentos involuntários não melhoram espontaneamente e devemos tratar com Botox. Dr. Daniel Kamlot (CRM: 137622-SP, RQE: 37044)
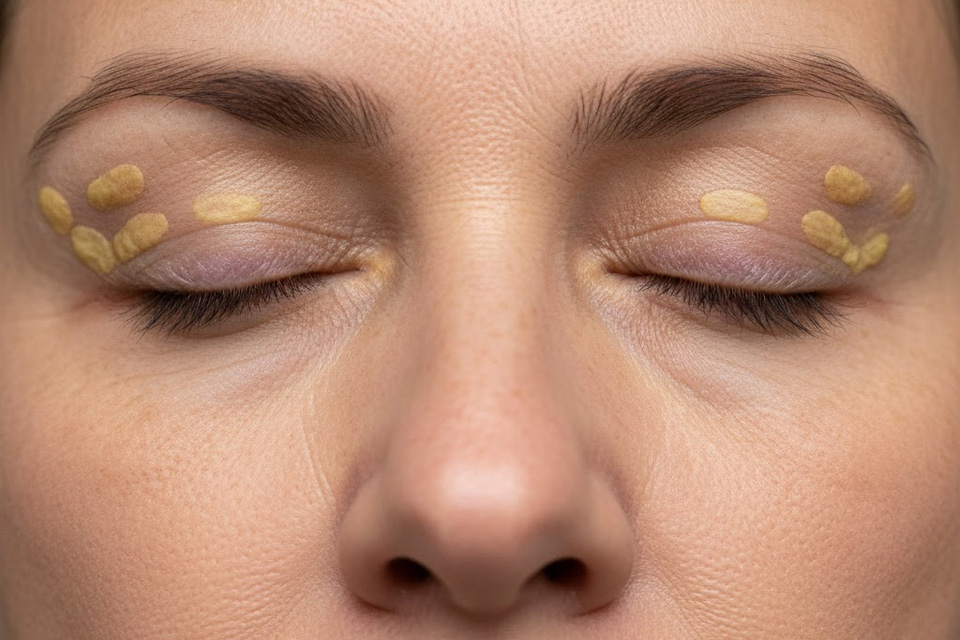
Colesterol alto
A hipercolesterolemia é caracterizada pelas taxas elevadas de colesterol no sangue (200mg/dl) e afeta um 20% da população brasileira. O colesterol alto é um dos fatores de riscos mais importantes para o desenvolvimento de doenças vasculares. O problema está no LDL(colesterol de baixa densidade), que levam o colesterol para os vasos sanguíneos e permitem que ele se acumule nas artérias. Esse depósito forma placas de gordura que obstruem a circulação sanguínea nas artérias do coração e do cérebro, ocasionando o infarto e AVC. O HDL(colesterol de alta densidade) protege o sistema cardiovascular, transportando o colesterol para fora das artérias. As consequências do aumento do colesterol também podem afetar os olhos. O xantelasmo é um achado típico das pálpebras de quem apresenta o índice de colesterol alto no sangue. São placas amareladas encontradas,bilateralmente, na região das pálpebras e não apresentam riscos para a visão. A oclusão de artérias e veias retinianas são similares a um “derrame no fundo do olho”. O aumento do LDL e diminuição do HDL podem ser fatores de risco para esta patologia. Quando ocorre um maior depósito de colesterol nos vasos retinianos e quando êmbolos(partículas) se soltam, podem ocluir um vaso da retina, causando essas alterações. A Síndrome ocular isquêmica também é consequência da hipercolesterolemia. Neste caso, os vasos sanguíneos responsáveis pela irrigação ocular não conseguem nutrir a retina corretamente devido a obstrução causada nas carótidas(vasos do pescoço). Em ambos os casos, podem ocorrer perda de visão súbita e cegueira. As principais medidas preventivas são a prática regular de atividades físicas e a reorientação alimentar. Medidas medicamentosas devem ser tomadas apenas se a mudança no estilo de vida não surtirem efeito. Dr. Daniel Kamlot (CRM: 137622-SP, RQE: 37044)